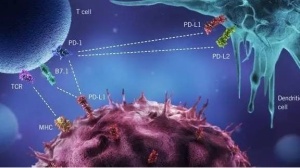
近年来,肿瘤免疫治疗在靶向免疫治疗和以CAR-T为代表的基因工程重组T细胞治疗两个方向取得突破性进展。靶向免疫治疗特指CTLA-4、PD-1和PD-L1等免疫哨卡蛋白的特异性抗体治疗,其作用是松开免疫系统的刹车,让T细胞活化后能够杀灭肿瘤细胞。到2015年4月为止,已经获批上市的抗体有抗CTLA-4特异性抗体Ipilimumab,抗PD-1特异性抗体Nivolumab和Pembrolizumab等3种,获得的适应症为转移性黑色素瘤和转移性肺鳞癌。此外,靶向免疫治疗对难治性霍奇金淋巴瘤、转移性头颈癌、恶性胸膜间皮瘤、三阴乳腺癌、肺腺癌、小细胞肺癌、肝癌、胃癌、肾癌、膀胱癌、错配修复基因缺陷的结肠癌和卵巢癌等肿瘤也显示一定疗效,但尚未被批准为适应症。临床研究表明,靶向免疫治疗抗瘤谱广,疗效持久。靶向免疫治疗为“治愈”或长期控制某些特定类型的晚期肿瘤带来希望。
靶向免疫治疗犹如“七伤拳”,在促进免疫系统杀伤肿瘤细胞的同时也会促使免疫系统攻击人体正常的组织、器官,统称为免疫相关毒副作用(irAEs)。
一、irAEs特点
1、广谱性
irAEs几乎可以累及机体的任何器官和组织,如皮肤、消化道、肝脏、内分泌腺体、肾脏、神经系统、眼等。常见的免疫相关毒性包括:
①免疫介导的皮炎,最为常见,可表现为斑丘疹、皮肤红斑、皮肤瘙痒、水泡、剥脱性皮炎、白癜风等。
②免疫介导的肠炎,表现为恶心、呕吐、腹泻、便秘、腹痛、粘液血便等,可伴或不伴发热。严重者甚至可发生肠穿孔或肠梗阻。
③免疫介导的肝炎,表现为转氨酶(ALT/AST)升高,黄疸,可伴或不伴有右上腹痛、恶心、呕吐食欲下降等肝功能损伤的症状。
④免疫介导的内分泌腺体损伤,包括垂体功能减退,肾上腺皮质功能减退,甲状腺功能亢进或者低下等。其临床表现常不典型,可表现为疲倦、乏力、头痛、意识状态改变、低血压、大便习惯改变等。血浆皮质醇、甲状腺功能及腺垂体功能检查可出现相应异常。甲状腺彩超可出现亚急性甲状腺炎样改变,垂体MRI检查可见肿大的垂体。
⑤免疫介导的肺炎。
⑥免疫介导的神经系统毒性。靶向免疫治疗可导致严重的神经毒性,受累神经可包括运动及感觉神经,如格林巴列综合征,重症肌无力。其临床表现为单侧或双侧肢体无力,感觉异常等。
⑦其他器官毒性。如肾功能损伤、眼炎、溶血性贫血、心肌炎、心包炎、胰腺炎、脑膜炎、关节炎、风湿性多肌痛、牛皮癣、银屑病等均有报道。
⑧流感样症状,如畏寒、发热、头晕、头痛、骨骼和肌肉酸痛、食欲下降、疲乏等。irAEs表现可重可轻,若未及时发现并妥善处理可能致命。
2、高频性
irAEs的发生频率高,在Ipilimumab的临床研究中报道,接受抗体治疗的患者总的免疫相关毒副反应的发生率高达60-90%,大部分为轻-中度,3/4度irAEs的发生率约为5-26%。相对而言,抗PD-1抗体的毒性较抗CTLA-4抗体低,在pembrolizumab及nivolumab的研究中报道,约有10-22%的患者发生3/4度irAEs。抗CTLA-4及PD-1抗体联合使用时毒性增加,几乎所有接受治疗的患者均发生irAEs,3/4度irAEs的发生率高达53%。
3、滞后性
irAEs发生的时间具有滞后性,可发生在用药后的数天至数周,甚至出现在停止治疗后的数月才出现。通常而言,皮肤毒性最先出现,在接受首剂治疗后即可发生。跟随其后的是消化道毒性,通常在第1-3程治疗后出现。肝脏毒性及内分泌腺体毒性通常最晚出现,平均发生于治疗开始的第12周至24周。上述毒副反应的发生规律在接受Ipilimumab治疗的患者中表现得更为明显。
4、固定性
免疫治疗相关毒副反应的表现形式和强度与药物剂量无关,但药物剂量升高时副反应发生的频率升高。在抗CTLA-4单抗pilimumab的临床研究中, 免疫治疗相关毒性的发生频率与药物剂量密切相关。3-4度irAEs的发生率在0.3mg/kg组为0%,而3mg/kg治疗组为5%,10mg/kg治疗组则上升至18%。而抗PD-1抗体Nivolumab不同剂量组毒副反应发生率不明显差异。在使用Pembrolizumab治疗的患者中,高剂量组毒副反应的发生率略高。双抗体联合用药,虽然毒副反应发生率增加,但与每个抗体单用相比并未发现新的毒副反应。
目前,对免疫治疗相关毒性仍缺乏预见性,也无预防措施,其与抗肿瘤疗效之间的关系存在争议。靶向免疫治疗的原理决定了免疫相关毒性可能不可避免,尚缺乏临床研究验证这一假说。
二、靶向免疫治疗相关毒性处理原则
对免疫相关毒性的治疗依据其严重程度采取不同的处理措施,一般而言,1度irAEs无需特殊处理,继续原抗体治疗。出现2度irAEs者应延期靶向免疫治疗,同时使用大剂量糖皮质激素,待irAEs恢复到1度后再次继续治疗。出现3度以上irAEs应该永久性停用抗体药物并同时使用糖皮质激素、抗TNF-a抗体等免疫抑制治疗。甲状腺功能减退及肾上腺皮质功能减退等内分泌腺体损伤的患者须接受激素替代治疗。
以下情况建议停药并予糖皮质激素治疗直至副反应控制在0-1度范围内方可继续用药:
①2度免疫相关性肺炎。
②2度或3度免疫相关性肠炎。
③有症状的垂体炎。
④2度免疫相关性肾炎。
⑤3度甲亢。
⑥ALT或AST升高在3-5倍正常值内,TBIL升高至1.5至3倍正常值范围。
⑦出现其他3度治疗相关毒副反应。
永久性停药并使用大剂量糖皮质激素治疗的指针:
①出现任何威胁生命的副反应。
②3-4度免疫相关性肺炎。
③3-4度肾炎。
④ALT或AST升高且高于5倍正常值上限,TBIL大于3倍正常值上限。
⑤基线伴有2度转氨酶升高的肝转移患者,治疗后转氨酶持续升高,并超过基线值的50%,且持续时间大于1周。
⑥接受糖皮质激素治疗的患者在12周内激素剂量不能减至泼尼松10mg/d以下的患者。
⑦2或者3度毒副反应在12周内未能恢复者。
⑧再次发生3度治疗相关副反应。治疗性使用糖皮质激素不影响靶向免疫治疗的疗效。
在出现免疫相关毒性的患者中治疗性使用糖皮质激素不影响抗体疗效,但不主张预防性使用糖皮质激素。使用激素的首要原则为:对治疗需要的患者积极使用,不必须的患者尽量避免使用。接受大剂量糖皮质激素及其他免疫抑制剂治疗的患者要注意预防激素的副反应。
由于在靶向免疫治疗抗体的前期临床研究中未包含有自身免疫性疾病及肝炎、艾滋病患者。靶向免疫治疗在该类患者中的安全性尚缺乏资料。对于既往患有克罗恩病、系统性红斑狼疮、风湿性关节炎、多发性硬化的患者,使用靶向免疫治疗抗体可能加重病情,导致严重的不良后果,因此对该类患者不建议使用靶向免疫治疗抗体类药物。而对1型糖尿病、银屑病患者,靶向免疫治疗抗体的使用是否安全尚不确定。自身免疫性甲状腺功能减退、白癜风不构成生命危险,不应将其列入禁忌症。此外,小样本的回顾性研究报道,慢性乙肝及慢性丙肝的患者可以较好的耐受靶向免疫治疗。
接受靶向免疫治疗抗体治疗前,需详细询问患者是否有自身免疫性疾病史,常规筛查血常规、血糖、电解质、肝肾功能、甲状腺功能、肾上腺功能、甲状腺彩超、心电图、胸片等基线情况。在治疗期间严密观察皮疹、腹泻、咳嗽、胸闷、疲倦、反应低下等症状。再次靶向免疫抗体治疗前重复基线评估项目,尤其要关注甲状腺、肾上腺等内分泌系统的变化。由于免疫治疗相关度毒性的滞后性,对毒副反应的评估建议至少随访至治疗终止后半年。
靶向免疫治疗的作用机制、应答方式、毒副作用不同于化疗及小分子靶向药物,临床医生需要通过提高警惕,教育患者,及时沟通,积极应对等措施才能切实保障靶向免疫治疗的安全。
参考文献: [1] Fecher LA, Agarwala SS, Hodi FS, et al. Ipilimumab and its toxicities: a multidisciplinary approach. Oncologist. 2013. 18(6): 733-43. [2] Postow MA. Managing immune checkpoint-blocking antibody side effects. AmSocClinOncolEduc Book. 2015. 35: 76-83. [3] Weber JS, Kahler KC, Hauschild A. Management of immune-related adverse events and kinetics of response with ipilimumab. J ClinOncol. 2012. 30(21): 2691-7. [4] Howell M, Lee R, Bowyer S, et al. Optimal management of immune-related toxicities associated with checkpoint inhibitors in lung cancer. Lung Cancer. 2015. 88(2): 117-23. [5] Wolchok JD, Kluger H, Callahan MK, et al. Nivolumab plus ipilimumab in advanced melanoma. N Engl J Med. 2013. 369(2): 122-33. [6] Topalian SL, Hodi FS, Brahmer JR, et al. Safety, activity, and immune correlates of anti-PD-1 antibody in cancer. N Engl J Med. 2012. 366(26): 2443-54. [7] Martin-Liberal J, Kordbacheh T, Larkin J. Safety of pembrolizumab for the treatment of melanoma. Expert Opin Drug Saf. 2015. 14(6): 957-64. [8] Weber JS, Yang JC, Atkins MB, et al. Toxicities of Immunotherapy for the Practitioner.LID - JCO.2014.60.0379 [pii]. J ClinOncol. 2015 . [9] Attia P, Phan GQ, Maker AV, et al. Autoimmunity correlates with tumor regression in patients with metastatic melanoma treated with anti-cytotoxic T-lymphocyte antigen-4. J ClinOncol. 2005. 23(25): 6043-53. [10] Weber J. Ipilimumab: controversies in its development, utility and autoimmune adverse events. Cancer ImmunolImmunother. 2009. 58(5): 823-30. [11] Chen TW, Razak AR, Bedard PL, et al. A systematic review of immune-related adverse event reporting in clinical trials of immune checkpoint inhibitorsdagger.LID - mdv182 [pii]. Ann Oncol. 2015
本文仅供医学药学专业人士阅读















 X
X