专家点评
一、免疫治疗现状
免疫检查点抑制剂(Immune checkpoint inhibitors,ICIs)的应用显著提高了晚期非小细胞肺癌患者的临床获益,在已随访超过 5 年的几项临床研究中,我们可以看到,相比于对照组的化疗,免疫单药大大提高了患者的缓解持续时间(Duration of response, DoR)和总生存期(Overall survival, OS)。
免疫单药治疗后患者一旦获益,则持久获益(DoR:13-68个月)、长生存突破(5 年 OS 率 12.3%-31.9%)。
虽然免疫治疗获益的患者生存期显著延长,但 ICIs 初治获益的人群仍然有限。
对于不到四分之一的 PD-L1 高表达人群,单药有效率在 40%左右,联合化疗对全人群有效率在 45%-75%之间。仍然有40%-60%的患者无法从单药或联合治疗中获益。
对于初始免疫治疗获益的患者,CheckMate017 和 CheckMate057 的汇总分析结果告诉我们,免疫治疗满 2 年的患者,后续仍然有部分患者出现疾病进展。
治疗满 2 年的患者:至第 3 年发生疾病进展(PD)的概率 23.9%;至第 4 年 PD 率 31.8%,至第 5 年 PD 率 40.4%。
治疗满3 年的患者:至第 4 年发生 PD 的概率 10.5%;至第 5 年发生 PD 的概率 21.7%。治疗满 4 年的患者,至第 5 年发生 PD 的概率 12.5%。
综上,使用免疫检查点抑制剂治疗的现状如下:
① PD-L1 高表达人群,ICI 单药有效率 33%-46%,仍有超过一半患者无法获益。
② PD-L1 中低表达或无选择人群,ICI 单药有效率仅 14%-34%,长期生存获益不如 PD-L1 高表达人群。
③ ICIs 联合化疗全人群有效率 45%-75%,约 40%-60%患者无法从 ICIs 治疗获益。
④ ICIs 治疗有效的患者,仍有相当一部分 5 年内会发生疾病进展。
谈到免疫检查点抑制剂再启用,有几种情况,在不同的情况下不同时间点重启免疫,可能需要更多的考量。选择了手术
二、免疫治疗耐药机制
1. 靶点缺失型耐药:
a) 定义:患者的 TME 中缺乏一种或全部的抗 PD-1 抗体治疗必须的靶点,这些患者不太可能会从抗 PD-1/PD-L1 单抗治疗中获益。
b) Type I 和Ⅳ型,根据目前的动物实验及临床数据,对于这类患者可以采用抗 CTLA-4 单抗治疗,局部放疗,肿瘤疫苗,化疗药等。
c) Type III 型,TILs 浸润较多,III 型患者免疫耐受的机制尚未阐明。陈列平教授建议 Type III 型的患者检测其他免疫抑制分子(LAG-3,TIM3,GITR),采用特异的靶向对应治疗方案促使 T 细胞恢复活性。
2. 原发性耐药:
a) 定义:患者 TME 中的 PD-L1 和 TILs 表达双阳性,但不能从抗 PD-1 单抗治疗中获益。
b) 原发性耐药的 TME 中细胞和分子组成,需要全面系统的分析,才能更好的鉴别患者处于高风险原发性耐药。分子水平(MHC I/II、TAP-1/2),细胞水平(TH1、CD4 T 、NK、NKT、Treg、gdT 等)。
3. 获得性耐药:
a) 定义:使用抗 PD-1/PD-L1 单抗治疗后,早期获得明显的疗效(部分或者全部缓解,CR,PR),但是在后期治疗过程中出现肿瘤复发。
b) 影响因素:获得性耐药可能与肿瘤抗原提呈、基因变异、表观遗传修饰、免疫调节分子及细胞内信号通路(如 JAK1,JAK2,STAT1,TIM-3 等)等相关。
c) 在接受抗 PD-1/PD-L1 单抗治疗的同时需要监测 PD-L1 表达及 TILs 浸润情况。
2020 年肿瘤免疫治疗学会发表一篇共识,将免疫耐药定义为原发耐药和继发耐药,并且对治疗终止后进展以及辅助治疗后进展的情况也进行了说明。这里我们看到 Keynote024 研究的 PFS 生存曲线,早期免疫组和化疗组均快速进展的这部分患者可以描述为原发耐药,而后续治疗中缓慢进展的患者,可以描述为继发耐药 or 获得性耐药。
一篇对 93 例 NSCLC 患者的回顾性分析梳理了 ICI 原发耐药的一些临床特征,比如少吸烟,KPS 评分高,病灶多,既往治疗多,以及血清白蛋白低等。整体来说是身体状况比较差的患者容易出现免疫耐药。
而对于获得性耐药的临床特征,纪念斯隆凯特琳肿瘤中心的一项研究给出了一些描述:包括获得性耐药最常见的模式是寡进展,占比 56%,获得性耐药进展常发生于淋巴结,很少发生于肝脏。寡进展发生的时间通常迟于全身系统进展,并且预后相比全身进展要好。寡进展耐药对进展病灶局部治疗仍能提升 OS 获益。
不同类型的肿瘤,对免疫治疗的客观响应率,和获得性耐药发生率呈反比关系,ORR 越高的瘤种,越不容易发生获得性耐药。另外,checkmate017/057 的 poll analysis 表明,6 个月内达到 CR 或 PR 的患者,总生存最长。
PD-1 抑制剂是通过阻断 T 细胞免疫检查点从而激活 T 细胞发挥抗肿瘤作用的,从 T 细胞免疫的角度看耐药的机制,主要有以下几个方面。抗原呈递,IFN-γ 下调,肿瘤新抗原的丢失,免疫抑制或排斥作用,以及其他免疫检查点的抑制作用等。
从 T 细胞免疫的角度看耐药机制:
A. 抗原呈递机制受阻或下调
B. IFN-γ 通路异常,敏感性丢失
C. 新抗原丢失
D. 肿瘤介导的免疫抑制或免疫排斥
E. 其他免疫检查点抑制作用
实际上,免疫检查点抑制剂耐药发生的原因是非常复杂,并且是动态变化的,其中涉及到内部因素和外部因素,或者内外因素的叠加。
这里我们提出四个方面的具体措施:包括精准选择免疫获益人群,对 ICI 治疗进行动态监测,寻找具有协同作用的联合治疗方案,以及持续的开发新靶点和新药物等。
三、ICIs 耐药后再挑战
1.PD-(L)1 进展后切换另一种继续治疗
在 PD-1 进展后换用 PD-L1,或者 PD-L1 进展后换 PD-1,这种切换治疗方式是否有效呢?一项纳入 17 例既往经过 PD-1 治疗,之后又用 PD-L1 治疗的非小细胞肺癌患者的回顾性研究显示,部分患者在换用 ICI 治疗后也可获益。这种模式还需要更多的数据来验证。目前有一项既往使用过 Nivo 或者 Pembro 治疗进展的患者,换用 Atezo 治疗的多臂探索性研究正在进行,这个虽然样本量也不大,但可能也能给我们一些提示这种切换的模式是否有效。
2.因不良反应等原因终止治疗后复发:ICI 再挑战整体安全
由于在治疗过程中发生了严重的不良事件导致被动停药。这种情况下在挑战首先要考量安全性。这里展示了两个研究。左边这个搜集了 24078 例 irAE,分析了其中 452 例信息完整的病例,发现其中有 130 例(28.8%)在 ICI 再挑战后发生了相同的不良反应,而 4.4%患者发生了新的不良反应。其中结肠炎,肝炎,肺炎的发生率较高。另外一个研究得到了类似的结论。整体来说再挑战时再次发生免疫反应的概率在四分之一到三分之一左右,大部分不会更加严重。
停药后再挑战的疗效如何呢?
一项纳入 482 例非小细胞肺癌经过 ICI 治疗的研究中,68 例出现 SAE 停药,其中 38 例进行了再挑战,30 例终止了治疗。无论停药前是否达到客观缓解,再挑战组相比于停药组均有更好的获益趋势,统计学未达显著性可能是样本量太小的原因。右侧瀑布图是所有再挑战患者的缓解情况,五角星标注的是再挑战之后达到客观缓解的患者,5/38(13.2%)。说明停药后再挑战相比于永久停药还是有一定获益的。
3. 免疫检查点抑制剂(ICI) 进展后间隔使用化疗后再挑战疗效最佳
在 ICI 进展后,间隔使用化疗,然后再次使用免疫再挑战。一项纳入 10452 例患者的真实世界研究中,患者被分为几个不同的治疗模式。其中免疫进展后直接再次使用免疫,称之为resumption,进展后恢复使用。另一种模式是免疫进展后改用化疗,化疗进展后再次使用免疫,这里称之为 rechallenge,再挑战。结果发现,对于 resumption 人群的 OS2 有 14.8 个月,rechallenge 人群的 OS2 有 18.1 个月,远高于总人群的 OS1。并且既往 ICI 获益超过 3个月的人群,ICI 再挑战获益也由于未超过 3 个月的人群。这可能和间隔使用化疗再次改变免疫微环境,使得免疫耐药部分程度的逆转相关。
4. 治疗达 2 年停药,停药后复发:再次接受 ICI 治疗仍可有效
我们知道 PD-1 抑制剂通常维持治疗最长 2 年,如果完成了 2 年的 PD-1 治疗,停药后复发,能否再次接受 PD-1 治疗并获益呢?Keynote-010 研究和 Keynote-024 研究的长期随访数据给了我们一些提示。010 研究中,有 21 例患者在治疗两年后进展,并再次接受了 ICI 治疗,其中 11 例(52.4%)仍然获得了客观缓解。而 024 研究中也有 12 例患者在治疗满 2 年后进展,并再次接受 ICI 治疗,其中 4 例(33%)获得了客观缓解,并且 67%的患者仍然存活。这提示维持治疗停药后复发,再挑战是有效的。
5.ICIs 不同进展模式再挑战疗效差异
最后整体看一下不同进展模式下,ICI 再挑战疗效的差异。一项纳入 15 项研究共 442 例患者的 meta 分析显示,ICI 再挑战的疗效整体是比首次使用 ICI 要差的,但确实有部分患者在初治进展或者未达客观缓解,再挑战获得了 SD 或者 PR。说明再挑战确实有一定的临床价值。再挑战 ORR 不到 20%,但 DCR 接近 60%。三类人群,用满 2 年停药的人群,irAE 被动停药人群,以及治疗期间 PD 的人群,再挑战的疗效是不一样的,停药人群的 ORR 和 DCR 最优,治疗期间 PD 人群再挑战的 ORR 和 DCR 最差。
(A)ICIs 经治后无症状缓慢进展
对于缓慢进展的情况,三期的 OAK 研究可以给到一些提示。OAK 研究是一项 2 线后的 NSCLC,Atezo 单药对比多西他赛的随机对照研究。这个研究中 Atezo 组患者 PD 后,如果研究者判断临床获益是可以继续使用 atezo 治疗的。从结果上来看,PD 后继续 Atezo 治疗组,相比于更换治疗方案,以及无抗肿瘤治疗组,18 个月 OS 率是显著优势的,37%比 20%比 9%。并且,在 PD 后继续使用 Atezo 不良反应发生率相较于首次使用会更低一些。提示对于缓慢进展的患者,继续使用 ICI 仍可获益。
(B) ICIs 经治后寡进展
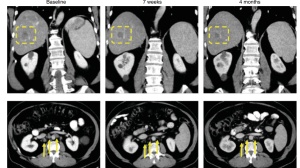
而对于原发病灶外,出现 1-2 个病灶的寡进展。浙江省肿瘤医院一项纳入 208 例的回顾性研究中,寡进展人群继续接受 ICI 抑制剂治疗,至少维持了疾病稳定超过 3 个月。这些人群在患者 PD 后,采用了不同的治疗组合,包括有继续使用免疫,或者局部治疗,抗血管以及他们的组合,结果显示寡进展后继续 ICI 治疗并联合局部治疗获益最优。
金陵医院的一项回顾性研究,纳入 24 例接受免疫治疗后寡进展的患者,均接受一个 SBRT 联合 ICI 的继续治疗。结果发现联合 SBRT 局部治疗仍能持续获益。
四、ICIs 耐药管理策略
免疫微环境从冷肿瘤变为热肿瘤,寻找具有协同作用的联合方案。
(B) PD-L1/CTLA-4 双抗
KN-046 这款双抗进行的 1a/1b 期研究中,纳入 29 例先前接受过 ICI 治疗的患者,其中 19例鼻咽癌,9 例 NSCLC,总的客观缓解率 12%,PFS 为 2.7 个月,疗效差强人意。
(E) Siglec-15 抑制剂
另一个未能达到预期的免疫检查点是 Siglec-15,最早由陈列平提出并成立公司 nextcure开发 NC318,早期研究提示 NC318 针对的 Siglec-15 靶点和 PD-1 存在差异化表达,提示针对该靶点的药物可能可以覆盖 PD-1 抑制剂疗效不佳的人群。但在后续的 simon 两阶段 1/2期研究中,在 NSCLC 人群中,未能达到进入二阶段的标准而提前终止。
目前包括 CTLA-4,TIGIT,LAG3,TIM3 在内的多个免疫检查点仍在进行早期探索,其中不乏前线经治和免疫检查点耐药的人群,我们持续跟进这些研究,期待有新的结果公布。
2.免疫联合治疗克服 ICI 耐药:联合化疗
联合化疗是免疫检查点抑制剂最常见的联合模式,之前我们提到,免疫耐药后使用一段时间的化疗后再用免疫再挑战,似乎获益是更多的,那么免疫失败后,用免疫联合化疗结果如何呢?一项单臂 II 期临床研究,入组了 34 例前线 ICI 治疗获益超过 3 个月后进展的人群,使用 Pembro+化疗治疗,显示 ORR 有 23.5%,PFS 有 5.2 个月,相比于之前的数据,这一结果无疑更具有临床意义。
3.免疫联合治疗克服 ICI 耐药:联合放疗
放疗作为一种常用的局部治疗手段,比较公认的和免疫是存在协同作用的。放疗对肿瘤细胞的直接杀伤,可导致肿瘤细胞凋亡坏死,进而释放肿瘤相关抗原,APC 细胞摄取抗原后,在淋巴结激活 T 细胞,活化的 T 细胞迁移至肿瘤病灶杀伤肿瘤细胞。放疗和免疫的协同作用有两个方面,首先它可以在局部引起抗原释放,体现一个原位疫苗的效应。另外,放疗还能重构免疫微环境,形成一个炎性环境,有利于 T 细胞的募集,将冷肿瘤转化为热肿瘤。
一项对 Pembro-RT 研究和 MDACC 研究的联合分析提示,对于未经免疫治疗的人群,放疗联合免疫相比于免疫单药能显著提升 ORR,PFS 和 OS。
然而一项探索不同放疗模式联合免疫在 ICI 耐药人群中的 II 期随机对照研究却得出了阴性的结果。无论是小剂量放疗还是大分割放疗联合免疫,相比于单纯免疫,均未能改善耐药人群的疗效。但围绕这个研究也有许多讨论,有学者提出,该研究存在两点不足:首先放疗和免疫的顺序上,该研究是放疗安排在免疫开始一周后进行。其次,该研究对于转移病灶的放疗仅做 1-2 个,其他病灶寄希望于放疗的远端效应来解决。
一项临床前研究提示,在使用免疫检查点抑制剂后行放疗,会导致放疗病灶内多能 CD8+T 细胞数量降低,从而削弱远端效应,导致转移灶控制不佳。提示放疗联合免疫时,先放疗激活,再用免疫更有利于远端效应发生。
另一项机制研究则提出,大分割放疗和小剂量放疗存在不同的免疫协同机制。大分割倾向于直接杀伤,释放抗原激活免疫。小剂量放疗则倾向于重编程微环境,利于募集 T 细胞杀伤肿瘤。该研究提出应当对原发病灶进行大分割放疗,同时广泛对全身转移病灶均进行小剂量放疗的模式,研究纳入了 9 例免疫经治的患者,采用新的放疗联合模式后,绝大部分患者的转移病灶都得到了有效控制。
无独有偶,川大华西医院的卢铀教授也提出了类似的观点,认为大分割和低剂量放疗应当同时运用,联合免疫检查点疗效才更佳。
基于此理论,该研究者开展了一项信迪利联合 SBRT 和 LDRT 的 1 期临床,在未经治人群中,取得了 78.6%的 ORR,初步显示出不错的疗效。综上所述,放疗联合免疫的模式仍然非常有前景,重要的是要做非常细致的工作,摸清楚免疫联合放疗的时机、顺序以及剂量。
4.免疫联合治疗克服 ICI 耐药:联合 TKI
(A)AK104(PD-1/CTLA4)联合安罗替尼治疗晚期 NSCLC
TKI 药物通常有多个靶点,一方面能抗血管生成,另一方面也可以抑制多个肿瘤相关通路的激活,改善免疫微环境。因此,免疫联合 TKI 也是十分热门的联合模式。首先来看一项康方生物的双抗 AK104 联合安罗替尼的队列研究,其中队列 2 纳入的既往接受过 ICI 后进展的NSCLC 患者。6 例可评估,1 例 PR,5 例 SD,初步展现了良好的抗肿瘤活性和安全性,值得进一步的探索。
(B)nivolumab 联合多靶点 TKI-sitravatinib
Sitravatinib(西曲替尼)是一种广谱 TKI,对这些类型靶点的抑制作用可通过减少 M2 型TAM, Treg ,耗竭 MDSCs, 但是增加肿瘤微环境(TME)中树突细胞的抗原呈递能力来增强抗肿瘤活性。基于这些多重免疫激活效应, Sitravatinib 联合 PD1 抗体治疗是恢复或增强免疫治疗疗效的合理策略。一项 sitravatinib 联合 nivolumab 的治疗非鳞 NSCLC 的 II 期临床,纳入 ICI 治疗有临床获益并进展的患者 68 例,取得了 18%的 ORR,并且有 2 例 CR。PFS 5.7个月,OS 有 14.9 个月,显示了该组合对免疫检查点抑制剂一定的逆转潜力。
(C)替雷利珠单抗联合多靶点 TKI-sitravatinib
另一项 sitravatinib 联合替雷利珠的 Ib 期研究,也是纳入 75 例 NSCLC,其中 47 例为经治耐药。耐药人群 ORR 为 13.6%,PFS 5.5 个月,初步展现了一定的抗肿瘤活性。
(D)阿替利珠单抗联合多靶点 TKI-Cabozantinib
卡博替尼也是多靶点 TKI,一项 Atezo 联合卡博替尼在 ICI 治疗进展的患者中的 II 期单臂研究纳入 30 例患者,ORR 达到 27%,DCR 达 83%,前期疗效非常不错,目前也是进一步扩大了入组。并且 III 期随机对照研究正在开展,比较卡博替尼联合 Atezo 对比多西他赛的二线疗效。
(E) 多西他赛联合多靶点 TKI 尼达尼布
尼达尼布是一种 TKI 抑制剂,一项尼达尼布联合多西他赛在 ICI 治疗进展人群中的探索性研究,80 例患者获得了 37.5%的 ORR 和 72.5%的 DCR,PFS 4.77 个月。这里提出了一个问题,如果 TKI 联合化疗或 TKI 本身就有足够逆转耐药的能力,那之前那些研究中联合免疫检查点跨线是否必要?需要更多的数据来解答。
整体来看,anti-VEGF 和多靶点 TKI 克服 ICI 耐药的前景是比较乐观的,更多的联合治疗正在开展,其中包括一项康方生物 PD-1×VEGF 双抗 AK112 的一项联合化疗在 ICI 经治 NSCLC患者中的初步探索研究,也是可以关注一下这个结果。
5. 免疫联合治疗克服 ICI 耐药:其他靶点或新靶点
(A) 免疫激动剂靶点——OX40+CD137(4-1BB)
PF-8600 和 utomilumab 是分别针对 OX40 和 4-1BB 的人源化激动剂 IgG2 单克隆抗体。这项研究的剂量扩展队列对接受 PF-8600(OX40 抗体)与 uto 联合治疗的黑色素瘤和非小细胞肺癌 (NSCLC) 患者进行了治疗。检查了疗效、安全性以及基线和药效学生物标志物与疗效的关联。
方法:纳入先前接受过抗 PD1/PD-L1 治疗和/或抗 CTLA4 治疗(仅黑色素瘤)的局部晚期/转移性黑色素瘤(n=10)和 NSCLC(n=20)患者。
结果:1 名 NSCLC 患者获得了持续至少 6 个月的确认和持续部分缓解;共有 7 名 (70%) 的黑色素瘤患者和 7 名 (35%) 的 NSCLC 患者实现了疾病稳定 (SD) 的最佳总体反应。SD 的中位持续时间为 16.3 周(黑色素瘤:16.0 周;非小细胞肺癌:24.1 周),疾病控制率为 50%。
安全性:10% 的患者报告的最常见的治疗相关不良事件 (TRAE) 是瘙痒、贫血、疲劳、食欲下降和皮疹。5 名患者报告了 3 级 TRAE,皮疹和淋巴细胞计数减少,1 名患者报告了 4 级脂肪酶 TRAE 增加(无症状)。
结论:PF-8600 和 uto 的组合具有可耐受的安全性并显示出临床益处,在前线 ICI 治疗进展的 NSCLC 患者中获得持久 PR。
(B) 免疫激动剂
免疫激动剂其实在 ICI 之前就探索过一波,单药都不太行,现在联合免疫看能否克服免疫耐药,毒性仍然是最大的一个障碍。
(C) 免疫检查点抑制剂联合其他新疗法——IL-10
Pegilodecakin 是一种聚乙二醇化的重组人细胞因子 IL-10,可以有效的刺激肿瘤环境中的CD8+T 细胞,促进 CD8+T 免疫细胞的存活、扩增以及对肿瘤缓解的杀伤力,同时还可抑制身体其他地方的炎症反应。在涉及 14 种不同实体瘤的 I/Ib 期 IVY 研究中,无论是单药用药或是与化疗、PD-1 联合用药,pegilodecakin 均展现出了激活血液和肿瘤中 CD8+T 细胞的能力,对肿瘤表现出包括部分缓解或安全缓解的应答,其中在治疗胰腺导管腺癌(PDAC)、非小细胞肺癌(NSCLC)、肾细胞癌(RCC)和黑色素瘤等实体瘤中都获得了优秀临床数据。
(D) 新疗法-TGF-β x PD-L1 双抗
2020 年 1 月 21 日至 2021 年 1 月 15 日,入组了 57 名患者。截至 2021 年 2 月 26 日,26 名(45.6%)患者仍在接受研究治疗,31 名(54.4%)患者因影像学进展停止治疗。SHR-1701 在初治 PD-L1+晚期 NSCLC 中显示出令人鼓舞的抗肿瘤效果。TPS≥50%的人群疗效似乎更佳
(E) 免疫微环境调节,Entinostat
Entinostat 虽然在 ICI 经治患者中显示出有临床意义的疗效,但未达到预设的阳性目标。HDAC 抑制剂,起免疫调节作用,在 ICI 经治患者中疗效有限。Entinostat 虽然在 ICI 经治患者中显示出有临床意义的疗效,但未达到预设的阳性结果。mDoR 10.1 个月,mPFS 2.8 个 月,6 个月 PFS 率 22%,mOS 11.7 个月,无新的安全性信号。
(F) 联合细胞治疗
入组 20 例 Nivo 经治的晚期 NSCLC,在进行 TIL 细胞治疗后继续接受 Nivo 治疗。13 例可评估,2 例 CR,11 例肿瘤有不同程度缓解。TIL 治疗前后患者体内新抗原反应性 CD8+ T 淋巴细胞亚群显著增加,并在外周血维持 12 周左右。
(G) 肿瘤疫苗,OSE-2101
OSE-2101 是一种抗癌疫苗,修饰表位仅限于来自五种肿瘤相关抗原的 HLA-A2+。与标准治疗相比,OSE2101 在晚期 HLA-A2+ NSCLC 患者中具有良好的获益/风险。在免疫检查点抑制剂获得性耐药的患者中,OS 的 HR 从 0.86 改善为 0.59,OSE 2101 的中位 OS 显著增加了 3.6个月。ORR:8% vs 18%,OR=0.33;p=0.07。PFS:中位值 2.7 vs 3.2,HR=1.20;p=0.40。6 个月 DCR: 25% vs 24%, OR=1.09;p=0.87。OS:中位值 11.1 vs 7.5 月 HR=0.59;p=0.017
(H) 新靶点联合 ICI 探索研究——CD73/NKG2A/STAT-3
(I) 联合 CD73 和 NKG2A 抗体
在同步放化疗后巩固治疗的 COSTA 研究中,CD73 和 NKG2A 的抗体联合度伐利尤都显示了比单药更好的疗效。
(J) 细胞因子
细胞因子和免疫微环境靶点目前开发的比较困难,很少有亮眼的数据披露,需要更多尝试。
(K) 肠道微生物 2017 年连续几篇 science 引燃这个领域的探索,目前已经有很多研究证实了肠道微生物确实能影响人体免疫响应。
肠道微生物移植的早期探索,16 名 ICI 经治后 PD 的黑色素瘤患者,3 例 SD,3 例 PR,PR 患者持续获益超过 1 年。16 名黑色素瘤患者前线 ICI 治疗 PD,入组后 D0,移植来自 ICI 治疗长获益患者的粪便菌群,同时予以帕博利珠单抗治疗,3 例 SD,3 例 PR,PR 患者中有 1 例连续治疗超过一年。中位 PFS 为 3 个月,中位 OS 为 7 个月。
2022 年 3 月,MRx0518+Pembro 的 1/2 期临床 part B 中期分析取得阳性结果,在 ICI 经治进展的患者中达到 25%的 ORR。
本文仅供医学药学专业人士阅读



.jpg-pd13)

.jpg-pd13)











 X
X